病気や治療について気になることや知りたいこと、よくある質問をQ&A形式でまとめました。
医療費補助制度について
糖尿病になったら…
Q. 糖尿病網膜症は、糖尿病になってからどれくらいの期間で発症するのでしょうか?
糖尿病発症後、糖尿病網膜症にかかるまでの期間は、糖尿病の重症度、血糖コントロールの度合いなどによって一概にはいえません。しかし、糖尿病にかかってから7〜10年程度で発症するケースが多いと言われています。
糖尿病網膜症は、糖尿病の発症期間、重症度と密接な関係があることはわかっています。糖尿病発症後20年超では、75%の人が糖尿病網膜症を発症していると報告されています [1]。
Q. 糖尿病に合併する眼の病気は糖尿病網膜症以外にもありますか?
白内障、虹彩毛様体炎、虹彩ルベオーシスとこれに続発する緑内障、角膜症などがあります。
| 白内障 | 水晶体が濁る病気。水晶体は瞳孔のすぐ後ろにあるので、水晶体の濁りが強くなると、瞳孔が白く見えます。症状は水晶体の濁りの位置や程度によってさまざまですが、主な症状には次の4つがあります。 1.まぶしい。2.物がぼやけて見える。 3.昼盲(明るいところで見えにくい)。4.単眼複視(片眼で見ても物が2つに見える)。 |
|---|---|
| 虹彩毛様体炎 | 虹彩と隣接する毛様体の炎症 |
| 虹彩ルベオ-シス | 虹彩に新生血管がみられる状態で、眼圧上昇やそれに伴う緑内障、視神経萎縮をきたします。 |
| 緑内障 | 多くは眼圧が上昇することによって視神経が圧迫されて、やがて視野異常や視力低下が起きます。 |
| 角膜症 | 糖尿病性角膜障害の総称。ドライアイなど、さまざまな角膜上皮障害と、角膜内皮障害があります。 |
Q. 「血糖値は目標どおり」と担当の先生に言われているため、眼科を受診していません。
血糖値が良好にコントロールされていれば大丈夫でしょうか?
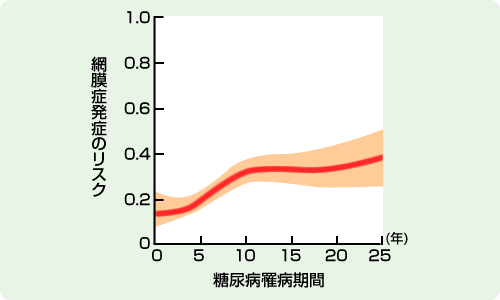
HbA1c(ヘモグロビン・エイワンシー)値にかかわらず、糖尿病罹病期間が5~10年の患者さんで急激に糖尿病網膜症発症のリスクが高まることが報告されています [1]。
糖尿病網膜症は、黄斑部に病変が生じるか、硝子体出血や網膜剥離が生じるまで自覚症状はほとんど出ないため、発見された時点で治療を開始しても手遅れとなることが珍しくありません。自覚症状がなくても糖尿病と診断された場合は定期的に眼科を受診しましょう。
Q. 糖尿病と診断されました。担当の先生には眼科に行くように言われていませんが、「定期的な眼科受診が大切」と聞きました。どうしたらいいでしょう?
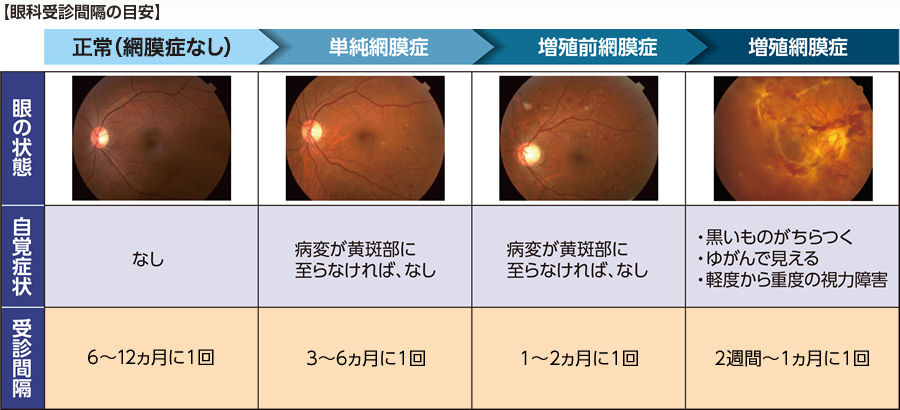
糖尿病治療ガイドでは眼の状態が正常であっても、1年に1回は眼科を受診するように推奨しています。糖尿病網膜症初期は自覚症状がほとんど出ないため、発見された時点で治療を開始しても手遅れとなることが珍しくありません。
定期受診の頻度は網膜症の病期によって異なります。まだ網膜症を発症していないなら1年に1回、網膜症と診断されたら、医師の指示に従って眼科を受診しましょう。眼科では眼底検査などを行い、眼の中の病変を確認します。
写真提供:名古屋市立大学 視覚科学 名誉教授 小椋祐一郎先生
Q. 糖尿病網膜症を発症させないためには、どのような治療法がありますか?
近年、海外や国内で行われたいくつかの大規模臨床試験の結果から、厳格な血糖コントロール(日本における合併症を予防する血糖値としてはHbA1c 7.0%未満が目標)が糖尿病網膜症の発症を予防することが明らかになっています。しかし、HbA1c値にかかわらず、糖尿病罹病期間が5~10年の患者さんで急激に網膜症発症のリスクが高まることが報告されています [2]。
糖尿病網膜症は、黄斑部に病変が生じるか、硝子体出血や網膜剥離が生じるまで自覚症状はほとんど出ないため、発見された時点で治療を開始しても手遅れとなることが珍しくありません。自覚症状がなくても糖尿病と診断された場合は定期的に眼科を受診しましょう。
Q. 急に血糖値を下げると糖尿病網膜症が悪化することがあると聞きました。本当ですか?
急激な血糖コントロールは一時的に糖尿病網膜症を悪化させることが報告されています [3]。このメカニズムにはまだ不明な点が多いのですが、一般的に、HbA1cの改善度は1ヵ月に0.5~1%を超えないようにすることが推奨されています。。
急激な血糖コントロールで糖尿病網膜症が悪化するケースに下記があげられます。
- 糖尿病網膜症で糖尿病が発見されるなど、無治療期間が長い場合
- 血糖コントロール不良期間が長い場合
- 腎症の進行により透析導入が間近、あるいは透析導入直後の場合
- 活動性肝疾患、血液疾患、感染症などの全身疾患を有する場合
- 高血圧あるいは起立性低血圧を有する場合
- 妊娠中
- 高齢者 など
糖尿病網膜症/糖尿病黄斑浮腫について
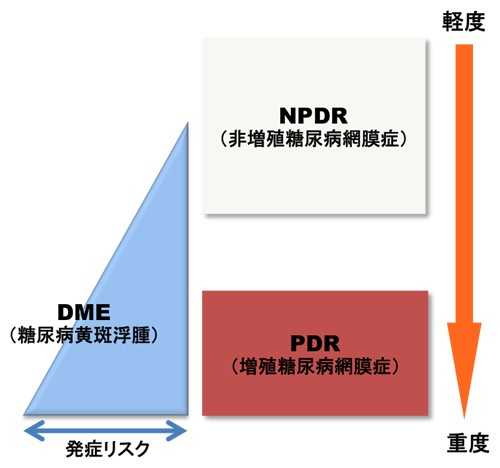
糖尿病黄斑浮腫は、糖尿病網膜症の進行にかかわりなく発症します。糖尿病網膜症にかかることで黄斑浮腫の発症リスクが高まり、糖尿病網膜症が進行するほど発症しやすくなるという報告がありますが、必ず発症するわけではありません。
35の国際的な臨床試験の結果に基づく推計によると、日本における「何らかの糖尿病網膜症」の有病者数は推定で約500万人、糖尿病黄斑浮腫を含む「糖尿病黄斑症」の有病者数は約110万人とされています [4]。
Q. 糖尿病網膜症による失明の予防法はありますか?
糖尿病網膜症が進展し、増殖網膜症まで進展すると失明のリスクも高まります。失明予防は次のように行われます。
- 血糖コントロール:糖尿病網膜症の予防または治療の基本です。糖尿病網膜症の進展阻止に血糖値抑制が有効なことは大規模臨床試験 [5]で証明されています。
- 汎網膜光凝固:網膜のほぼ全体にレーザー光を当て、病変をつくる血管新生を抑制します。
- 硝子体手術:硝子体の混濁や出血を除去し、失明の直接的原因になる硝子体牽引性網膜剥離を避けるために硝子体茎を切除します。

Q. 糖尿病網膜症の眼の状態について教えてください。
糖尿病網膜症はさまざまな病変を生じさせます。病変には以下のようなものがあります。
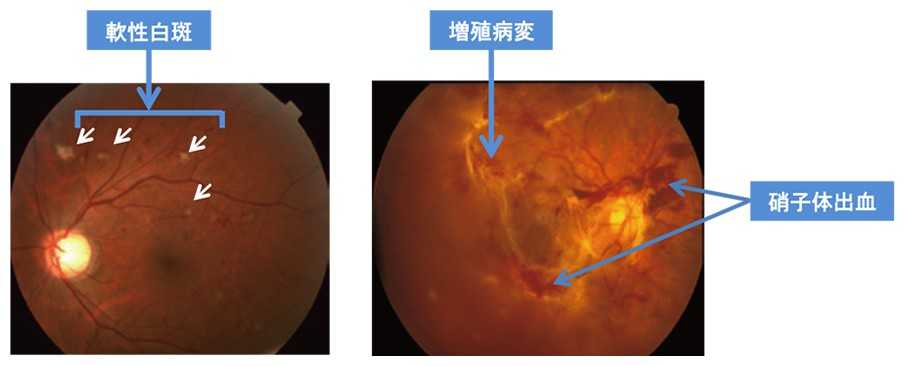
- 出血:網膜の毛細血管から漏れ出した血液が眼内に貯留します。
- 白斑:神経線維層の局所貧血である軟性白斑(なんせいはくはん)と、脂質やたんぱくなど、高分子の成分が漏れ出し、網膜などに沈着する硬性白斑(こうせいはくはん)があります。中心窩に硬性白斑が沈着すると視細胞の障害は著しく、多くは回復しない視力低下をもたらします。
- 増殖病変:もろく、壊れやすい新生血管と、その周辺にできる増殖組織です。硝子体内にできた増殖病変(増殖膜)が収縮して硝子体と網膜を癒着させ、網膜を引っ張り網膜剥離の原因になることがあります。
写真提供:名古屋市立大学 視覚科学 名誉教授 小椋祐一郎先生
糖尿病黄斑浮腫は、視力をつかさどる網膜の黄斑にむくみ(浮腫)ができた状態です。浮腫は網膜の毛細血管から血液や血液成分が漏れ出ることにより生じ、これが網膜の中心部分に及ぶと深刻な視力障害を起こします。

医療費補助制度について
Q. 医療費の補助制度について教えてください。
医療機関を受診した際、一定額を超えて一部負担金を支払った場合に、その超えた金額を支給する制度が利用できます。
当サイトにて、医療費の補助制度(高額療養費制度や医療費控除制度)に関する解説をしています。
詳しくは以下をご覧ください。
関連リンク
-
Diabetic Risk Factors – Patient information document. www. diabetes. co. uk/ Diabetic-Risk-Factors.html Accessed July 2010.
-
Kawasaki R et al.Japan Diabetologia 2011;54:2288-2294.
-
The Diabetes Control and Commplications Trial Research Group, Arch Ophthalmol. 1998; 116(7): 874-86.
-
川崎良 他. 月刊糖尿病 5(1): 23-29,2013
-
Ohkubo Y et al. Diabetes Res Clin Pract. 28(2):103-117,1995







